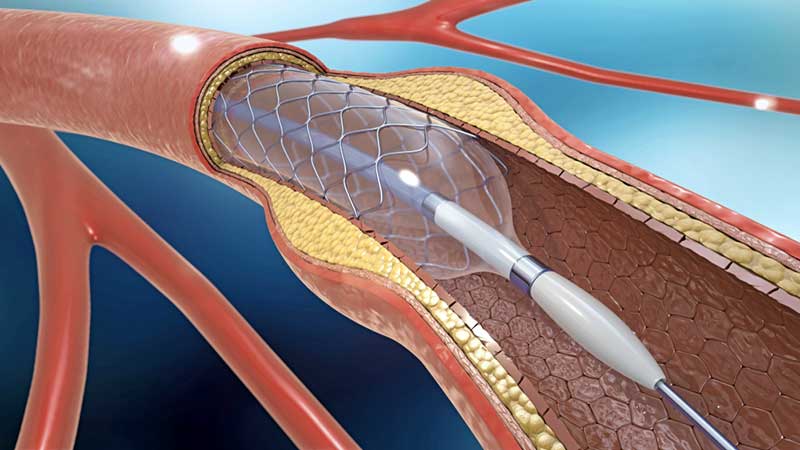
A angioplastia é um procedimento terapêutico minimamente invasivo. Um pequeno balão, integrado a um cateter, é guiado até a artéria comprometida e inflado e desinflado para comprimir a placa de aterosclerose contra a parede arterial, desobstruindo o vaso. Em alguns casos, um pequeno tubo feito de uma malha de metal (stent) é posicionado na artéria para mantê-la aberta e, assim, garantir um fluxo desobstruído. O procedimento normalmente é realizado sob anestesia local, mediante uma punção na virilha ou no braço (eventualmente, pode ser realizada uma pequena incisão na pele). Por esta punção, o cirurgião vascular insere um cateter na circulação, que é guiado até a área a ser tratada com o auxílio de imagens de raio X. O balão usado na angioplastia fica localizado na ponta do cateter.
A condição mais comumente tratada pela angioplastia é a doença arterial obstrutiva periférica (DAOP), que consiste no endurecimento e estreitamento das artérias que levam sangue aos membros e aos órgãos do corpo, com exceção do coração. O tratamento de veias, que levam sangue dos membros e órgãos de volta para o coração, também pode ser realizado através da angioplastia. As indicações mais comuns são para pacientes com estreitamento moderado ou grave em um ou mais vasos sanguíneos, normalmente com sintomas de doença arterial (claudicação limitante, dor e ulcerações nos membros).
As paredes das artérias normalmente são lisas e elásticas. Com o passar dos anos (envelhecimento), elas sofrem um processo de endurecimento e reação inflamatória crônica (aterosclerose). A placa que se forma na aterosclerose é composta de substâncias como colesterol, cálcio e tecido fibroso, que vão se acumulando nas paredes das artérias. Quanto mais placa se acumula nas artérias, mais endurecidos ficam os vasos e mais prejudicado fica o fluxo sanguíneo, podendo causar dor ou outros danos nos órgãos que ficam privados da circulação.
Dependendo das características de cada caso, o cirurgião vascular poderá sugerir a realização da angioplastia no lugar de uma cirurgia convencional de ponte (bypass), tendo em vista, por exemplo, o fato de a angioplastia ser menos invasiva, dispensar anestesia geral e exigir um tempo menor de hospitalização. Por outro lado, em alguns pacientes com doença difusa com placas de aterosclerose muito extensas a angioplastia pode não ser a melhor opção de tratamento. O cirurgião vascular e endovascular é o especialista indicado para definir o procedimento mais adequado para cada caso.
Preparação
Primeiramente, o cirurgião fará uma entrevista detalhada com o paciente, incluindo aspectos como saúde geral (fumo, pressão arterial, etc.), história familiar e sintomas (quando e com que frequência acontecem). Paralelamente a essa entrevista, o médico realiza um exame clínico. Em seguida, alguns exames são realizados para verificar o grau de comprometimento das artérias e ajudar a decidir sobre a melhor modalidade de tratamento:
• Índice de pressão tornozelo-braquial (ITB)
• Ecografia vascular com Doppler colorido
• Angiotomografia computadorizada
• Angiorressonância magnética
Quando esses testes indicam a existência de artérias comprometidas, o cirurgião pode solicitar uma angiografia, exame que utiliza raios X e solução de contraste para produzir imagens dos vasos sanguíneos e também permite tratar algumas condições durante o próprio exame através da técnica da angioplastia (em outros casos, a angioplastia é realizada separadamente).
Na angiografia, um cateter é inserido em uma artéria da virilha ou do braço, sob anestesia local. Utilizando raios X, o cateter é guiado até o local desejado, e então injeta-se a solução de contraste, que permitirá que as artérias sejam visualizadas nas radiografias. O contraste é eliminado posteriormente através da urina.
Antes do exame, o médico dá ao paciente instruções específicas conforme o caso, como, por exemplo, a necessidade de suspender ou manter medicamentos e o tipo de jejum ou preparação que o paciente deve fazer (algumas vezes, recomenda-se jejum de sólidos e líquidos de 6 horas; outras vezes, a ingestão de líquidos é incentivada). A prescrição de medicamentos para casos especiais, como pacientes com problemas renais e/ou com alergia ao agente de contraste, a iodo ou frutos do mar, também é feita nessa fase. Finalmente, às vezes o cirurgião solicita exames para verificar função renal e coagulação.
Descrição do procedimento
Um cateter é inserido através de uma punção na virilha ou no cotovelo. Antes da punção, a área é higienizada e quaisquer pelos são raspados, para reduzir o risco de infecção. A anestesia utilizada no procedimento é local, pois é importante que o paciente possa seguir instruções e descrever sensações.
Um fio-guia é então inserido na artéria e guiado até a área a ser tratada. O movimento do fio-guia não é percebido pelo paciente, uma vez que as artérias não contêm terminações nervosas. Com o fio-guia posicionado na lesão, o cateter de angioplastia com um balão desinflado na ponta é inserido e levado até a área comprometida com estreitamento significativo ou obstrução. Ali, o balão é inflado e desinflado totalmente por alguns minutos, a fim de romper a placa de aterosclerose, pressionando-a contra as paredes da artéria e, assim, desobstruir a passagem de sangue.
Quando o balão está totalmente inflado, o fluxo sanguíneo para momentaneamente, podendo causar dor ao paciente. A dor desaparece assim que o balão é desinflado e o fluxo volta ao normal, mas qualquer sintoma deve ser informado imediatamente ao cirurgião. Áreas tratadas por angioplastia podem voltar a apresentar obstruções, seja logo após o procedimento, seja após vários meses ou anos. A recorrência de estreitamento na artéria tratada é chamada de reestenose, e a de obstrução completa é chamada de reoclusão.
Em alguns casos, o cirurgião pode utilizar um stent para manter a artéria aberta e prevenir a recidiva da lesão. Esse procedimento é feito através de outro cateter, cuja ponta contém um stent fechado envolvendo um balão desinflado. Quando o stent acoplado ao cateter é posicionado no local da artéria a ser tratada, o cirurgião infla o balão e, consequentemente, expande o stent. Em seguida, o balão é desinflado e removido junto com o cateter. Esse tipo de stent é denominado expansível por balão. Existe um outro tipo, denominado stent auto-expansível, que também fica acoplado à ponta de um cateter sem balão; ao ser posicionado no local da lesão, o stent é liberado (desencapado do cateter) e se auto-expande. Previamente ou logo após sua liberação, pode ser realizada uma angioplastia com balão. Em geral, os stents se mantêm bem posicionados, mantendo a artéria aberta; no entanto, algumas vezes tecidos de cicatrização se desenvolvem em torno dos stents, podendo causar reestenose.
Existem vários tipos de stents e balões para angioplastia, que podem ser utilizados em diversas situações diferentes. O cirurgião vascular e endovascular é o profissional que trata as doenças da circulação periférica e conhece suas peculiaridades. A escolha correta do tipo de material (cateteres, balões, stent, etc.) é fundamental para o sucesso do tratamento.
Após o término do procedimento, todos os cateteres são removidos. Pacientes que utilizaram medicamentos anticoagulantes normalmente permanecem com um introdutor (pequeno cateter) no local da punção por um breve período de tempo, até que os medicamentos percam o efeito, para permitir que o ferimento cicatrize. No momento da retirada do introdutor, o cirurgião pressiona a região da punção por 15 a 30 minutos, para evitar sangramento, ou então fecha a área com suturas.
A angioplastia e a colocação de um stent pode levar de 45 minutos até 3 horas ou mais, dependendo das características de cada caso.
Angioplastia de artéria ilíaca esquerda com stent expansível por balão
Pós-operatório
Normalmente, o paciente precisa ficar hospitalizado por 6 a 24 horas após a realização da angioplastia, a fim de monitorar a ocorrência de complicações. A região da punção deve ficar imobilizada por várias horas, para evitar sangramentos. Além disso, quaisquer sintomas, como dores, febre, falta de ar, coloração azulada ou sensação de frio em um braço ou perna, ou reações na área da punção, devem ser informados ao médico imediatamente.
Ao receber alta, o paciente deverá seguir algumas instruções, como por exemplo, não levantar peso nos primeiros dias de pós-operatório, ou tomar bastante água para eliminar a solução de contraste utilizada no procedimento. O médico também poderá prescrever medicamentos anticoagulantes, como aspirina e clopidogrel, e recomendar um programa leve de exercícios (caminhadas, por exemplo).
Complicações
Complicações graves associadas à angioplastia são raras, mas podem ocorrer, como por exemplo, reações ao agente de contraste, formação de coágulo na artéria tratada, rompimento de um vaso sanguíneo, formação de hematoma, problemas renais e dissecção (dano à parede arterial). Complicações menos graves incluem enfraquecimento da parede da artéria e sangramento ou ferimento no local da punção. Algumas vezes, novas obstruções se formam em outros pontos da artéria, causadas pelas partículas de placa que se desprendem e viajam pelo sistema sanguíneo. Esta situação é denominada de embolia e pode voltar a prejudicar o fluxo sanguíneo.
Pacientes com diabetes ou problemas renais têm mais risco de desenvolver reação ao agente de contraste (por exemplo, insuficiência renal). Medicamentos administrados antes do procedimento podem diminuir o impacto desse tipo de complicação.
Pacientes com problemas de coagulação também estão sob maior risco de complicações, uma vez que, nesses casos, os depósitos de placa mais longos aumentam as chances de obstruir a artéria novamente.
ANGIOPLATIA COM STENT DE CAROTIDAS
A colocação de um stent na artéria carótida é uma alternativa à cirurgia aberta convencional (endarterectomia de carótida). A técnica é indicada para o tratamento de alguns pacientes que não podem ser submetidos ao tratamento cirúrgico convencional.
Nesse procedimento, um pequeno tubo feito de uma malha de metal (stent) é posicionado na artéria carótida para mantê-la aberta e, assim, garantir um fluxo desobstruído. O tratamento normalmente é feito para tratar a aterosclerose, processo de endurecimento e reação inflamatória crônica causados pelo envelhecimento. A placa que se forma na aterosclerose é composta de substâncias como colesterol, cálcio e tecido fibroso, que vão se acumulando nas paredes das artérias. Quanto mais placa se acumula nas artérias, mais endurecidos ficam os vasos e mais prejudicado fica o fluxo sanguíneo.
As artérias carótidas levam sangue ao cérebro. Ficam localizadas no pescoço e estendem-se desde a aorta até a base do crânio. Cada uma das artérias carótidas se divide em dois ramos, externo e interno. A artéria carótida externa leva sangue à face e ao couro cabeludo; já a artéria carótida interna leva sangue diretamente ao cérebro, sendo por isso mais importante.
A doença arterial carotídea, ou acúmulo de placa nas artérias carótidas, reduz o fluxo sanguíneo nas artérias carótidas e pode causar acidentes vasculares cerebrais (AVC), também conhecidos como derrames ou isquemia cerebral. Em casos mais graves, depósitos de placa se desprendem e chegam ao cérebro através do fluxo sanguíneo, podendo causar danos irreversíveis e até a morte, dependendo do tamanho da área afetada. Em casos menos graves, pode ocorrer um ataque isquêmico transitório, que funciona como um alerta para a ocorrência de um derrame em um futuro próximo. Outro problema relacionado à doença arterial carotídea é a embolia arterial, causada por um pequeno depósito de placa ou coágulo sanguíneo que se desprende e bloqueia outra artéria.
Atualmente, a colocação de stents nas artérias carótidas é recomendada para pacientes que apresentam contra-indicações ou risco cirúrgico muito alto para a realização da cirurgia convencional (endarterectomia carotídea) que é considerado o tratamento padrão-ouro para a doença arterial carotídea.
As indicações para a colocação de stents nas carótidas incluem doença coronariana obstrutiva grave que ainda não foi ou que não pode ser tratada, angina instável (em repouso), infarto do miocárdio nos últimos 30 dias, reestenose carotídea pós-cirúrgica, estenose carotídea após radioterapia do pescoço, pescoço hostil (pós-operação radical do pescoço), lesão carotídea inacessível ou de difícil acesso (ao nível ou acima da segunda vértebra cervical (C2), abaixo da clavícula ou associada a tumores do pescoço), imobilidade da coluna cervical, presença de traqueostomia ou laringectomia e paralisia contra-lateral do nervo laríngeo-recorrente.
Não é recomendável a colocação de stent nas carótidas em pacientes que apresentam algumas das seguintes situações: expectativa de vida menor de 2 anos, ritmo cardíaco irregular, alergia aos medicamentos utilizados no procedimento, hemorragia cerebral nos últimos 2 meses e/ou obstrução total da artéria.
Preparação
Antes do procedimento, o cirurgião dará ao paciente instruções específicas conforme o caso, como, por exemplo, a necessidade de suspender ou manter medicamentos e o tipo de jejum ou preparação que o paciente deve fazer. Normalmente, o paciente é instruído a tomar aspirinas e uma medicação anticoagulante durante 3 a 5 dias antes do procedimento. São indicados alguns exames, como ecografia vascular com Doppler colorido, angiotomografia computadorizada ou angiorressonância magnética, para avaliar o grau de comprometimento das artérias.
Descrição do procedimento
Antes do procedimento, um aparelho é conectado ao paciente para permitir o monitoramento dos batimentos cardíacos e da pressão arterial. Além disso, durante o procedimento, o paciente normalmente é instruído a pressionar uma pequena bola ou outro objeto para permitir o monitoramento da função cerebral. A anestesia pode ser geral ou local, na área da punção arterial na virilha ou no braço, para que o paciente se mantenha consciente e alerta e possa seguir instruções.
Algumas medicações são administradas durante o procedimento, tais como heparina, para evitar a formação de coágulos, e atropina, para manter o ritmo de batimentos cardíacos regular. A solução de contraste é então injetada no cateter, para que o cirurgião possa localizar exatamente as áreas que apresentam estreitamentos utilizando imagens de raio X.
Um cateter é inserido através de uma punção na virilha ou no cotovelo. Antes da punção, a área é higienizada e quaisquer pelos são raspados, para reduzir o risco de infecção. A anestesia utilizada nesse procedimento é local, pois é importante que o paciente possa seguir instruções e descrever sensações.
Um fio-guia é então inserido na artéria e guiado com o auxílio de cateteres até próximo à área da artéria carótida a ser tratada. O movimento do fio-guia não é percebido pelo paciente, uma vez que as artérias não contêm terminações nervosas. Com o fio-guia posicionado próximo à área da lesão, um cateter mais calibroso (introdutor longo) é posicionado. Então, o fio-guia é retirado e trocado por outro fio-guia extremamente fino, que irá ultrapassar a lesão com extrema delicadeza. Após ultrapassada a lesão, é inserido, através do fio-guia, um pequeno filtro de proteção cerebral que será posicionado logo acima da lesão. Esse dispositivo de proteção embólica tem a função de evitar que fragmentos de placa gerados durante o procedimento sejam levados através da circulação e obstruam outras artérias que irrigam o cérebro. Após posicionado o filtro, outro cateter, que contém um stent acoplado à sua extremidade, é inserido, e o stent é posicionado exatamente no local da lesão. Neste momento, o stent é liberado. Ele se auto-expande, abrindo a zona de estreitamento arterial. A seguir, é introduzido outro cateter, que possui um balão em sua extremidade. Este é posicionado no interior do stent e, quando inflado totalmente, complementa a expansão do stent e a dilatação arterial. O objetivo é romper a placa de aterosclerose, pressionando-a contra as paredes da artéria e, assim, desobstruir a passagem do sangue. Em seguida, o filtro de proteção cerebral e o introdutor longo são retirados.
Após o término do procedimento, todos os cateteres são removidos. Pacientes que utilizaram medicamentos anticoagulantes normalmente permanecem com um pequeno introdutor (cateter) no local da punção por um breve período de tempo, até que os medicamentos percam o efeito. No momento da retirada do introdutor, o cirurgião pressiona a região da punção por 15 a 30 minutos, para evitar sangramento, ou então fecha a área com suturas.
O procedimento de colocação de stents nas artérias carótidas leva em torno de 1-2 horas ou mais, dependendo das características de cada caso.
Pós-operatório
Nos casos em que a artéria femoral tenha sido manipulada, recomenda-se que o paciente fique de repouso durante algumas horas após o procedimento. Outras recomendações incluem evitar levantamento de peso, evitar pressão no local da incisão e ingerir um grande volume de líquidos, para ajudar a expelir a solução de contraste. Medicamentos anticoagulantes e consultas periódicas também fazem parte do período pós-operatório, a fim de monitorar o funcionamento do stent.
Complicações
Dentre os fatores que aumentam as chances de complicações durante o procedimento, é possível citar: pressão alta, alergia à solução de contraste, presença de calcificações ou problemas anatômicos na artéria carótida, depósitos de placa com formação irregular, aterosclerose afetando a aorta, idade superior a 80 anos, obesidade, bloqueios extensos nas artérias do braço e da perna e disfunção renal.
A complicação mais séria associada à colocação de stent nas artérias carótidas é a embolia arterial, ou bloqueio da artéria por um coágulo ou depósito de placa, que pode causar um derrame. Outras complicações incluem formação de coágulo ao longo do stent, dissecção (rompimento da parede arterial), reestenose (recorrência de obstrução na artéria tratada), disfunção renal causada pela solução de contraste, hematoma ou pseudo-aneurisma (sangramento no local da incisão, na virilha ou no braço). Irritação e sensibilidade no local da incisão são comuns e normalmente se resolvem espontaneamente.
A longo prazo, mudanças de estilo de vida são fundamentais para evitar que depósitos de placa voltem a se formar. Alguns exemplos incluem: manter uma dieta com baixos níveis de gordura saturada, colesterol e calorias, fazer exercícios aeróbicos regularmente (por exemplo, caminhadas), manter o peso ideal, parar de fumar e seguir as recomendações médicas quanto a medicações anticoagulantes e de controle do colesterol.